Ostra pokrzywka w większości przypadków nie wymaga wykonania żadnych badań diagnostycznych.
Diagnostyka w pokrzywce przewlekłej polega na próbie wykrycia czynników wywołujących lub prowadzących do zaostrzenia choroby, ocenie stopnia aktywności pokrzywki, określeniu wpływu choroby na funkcjonowanie pacjenta, ocenie skuteczności leczenia oraz na wykluczeniu jednostek chorobowych, w których objawy (bąble i obrzęki) zależą od innych mediatorów niż produkowane przez komórki tuczne, w tym od interleukiny 1 lub bradykininy.
Diagnostyka obejmuje:
– szczegółowy wywiad z uwzględnieniem częstości i okoliczności pojawiania się objawów, morfologii wykwitów skórnych oraz towarzyszących objawów subiektywnych (świąd, pieczenie), możliwych czynników prowokujących, reakcji skóry na bodźce fizyczne, przyjmowanych leków, przyzwyczajeń żywieniowych, ognisk infekcji, chorób współistniejących (m.in. alergicznych, psychicznych, zakaźnych), rodzinnego występowania pokrzywki lub obrzęku naczynioruchowego, atopii, przebytych zabiegów chirurgicznych (znieczulenia), ortopedycznych (implanty), reakcji na poprzednio stosowane leczenie;
– podstawową diagnostykę laboratoryjną – badania obligatoryjne: morfologia, OB lub CRP;
– rozszerzoną diagnostykę laboratoryjną – badania fakultatywne w uzasadnionych przypadkach, w zależności od wywiadu, mogą obejmować: badanie hormonów tarczycy, oznaczenie poziomu przeciwciał przeciwtarczycowych i przeciwjądrowych, diagnostykę infekcji zależnie od narażenia pacjentów i regionu geograficznego (np. Helicobacter pylori), badania w kierunku wirusowego zapalenia wątroby, badania
parazytologiczne, poziom krioglobulin, poziom składowych dopełniacza, poziom i aktywność C1-INH;
– podstawowe badania obrazowe (RTG klatki piersiowej, USG jamy brzusznej);
– konsultacje specjalistyczne dostosowane indywidualnie do pacjenta (stomatolog, laryngolog, ginekolog, urolog w celu znalezienia ognisk infekcji);
– badania alergologiczne (punktowe testy skórne i stężenie swoistych IgE) – celowe jedynie u pacjentów, u których podejrzewa się alergię IgE-zależną na alergeny powietrznopochodne, pokarmowe lub jady owadów błonkoskrzydłych;
– testy fizykalne (TempTest, FricTest, dermografometr, próba klockowa, paskowa, cylindrowa, ciepłą wodą, próby świetlne, test wysiłkowy);
– test z autologiczną surowicą (ASST, dodatni w przypadku pokrzywki autoimmunologicznej);
– diety eliminacyjne i prowokacyjne (próba identyfikacji pokarmów indukujących objawy);
– odstawienie leków podejrzewanych o prowokowanie wysiewów pokrzywki (kwas acetylosalicylowy, inne NLPZ, inhibitory ACE);
– próby prowokacji lekami;
– oznaczenie stężenia tryptazy w surowicy;
– pobranie wycinka skóry do badania histopatologicznego, szczególnie w przypadku bąbli utrzymujących się ponad 24 godziny lub ustępujących z pozostawieniem widocznych śladów. 1
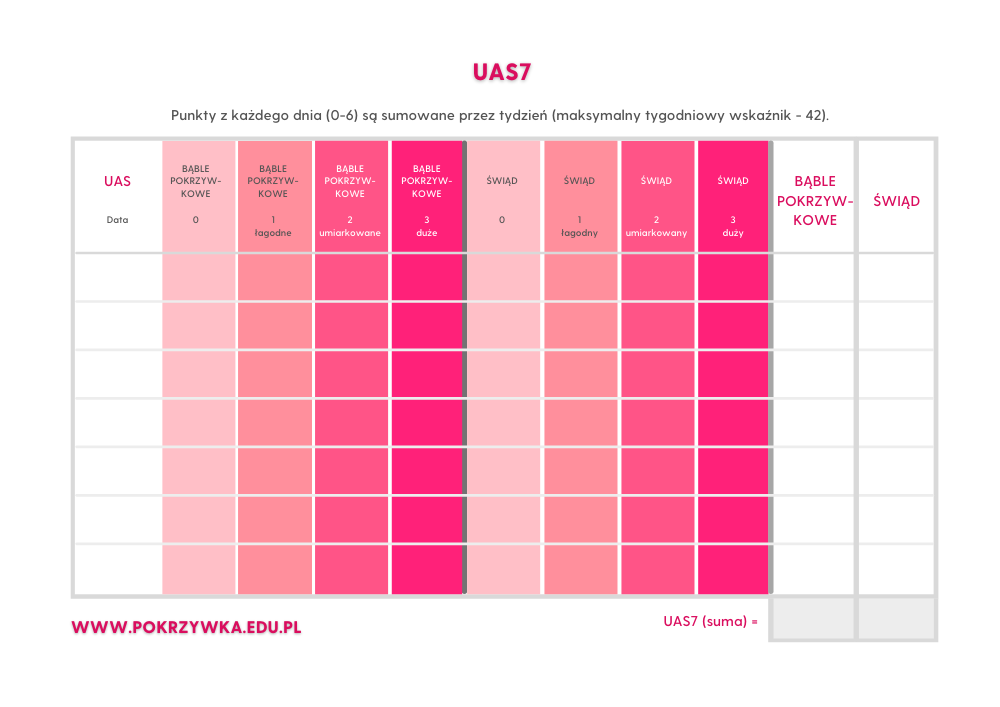
Do oceny aktywności pokrzywki przewlekłej i jej wpływu na samopoczucie i komfort pacjenta najczęściej stosowany jest wskaźnik UAS (Urticaria Activity Score), oparty na ocenie liczby bąbli pokrzywkowych oraz nasilenia świądu w skali od 0 do 3 pkt dla każdego z objawów (tab. 1).
Do oceny jakości życia stosowany jest kwestionariusz DLQI.
Kwestionariusze są potrzebne np. podczas kwalifikacji do leczenia biologicznego w programie lekowym LECZENIE PRZEWLEKŁEJ POKRZYWKI SPONTANICZNEJ (ICD-10: L50.1)
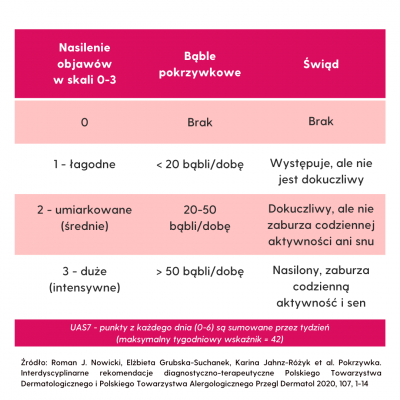
- Roman J. Nowicki, Elżbieta Grubska-Suchanek, Karina Jahnz-Różyk et al. Pokrzywka. Interdyscyplinarne rekomendacje diagnostyczno-terapeutyczne Polskiego Towarzystwa Dermatologicznego i Polskiego Towarzystwa Alergologicznego Przegl Dermatol 2020, 107, 1-14 ↵
- Zuberbier T, et al. Allergy 2018; 73: 1393-1414 ↵